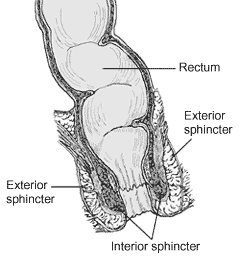
Recto
El recto es el último tramo del tubo digestivo, situado inmediatamente después del colon sigmoide. El recto recibe los materiales de desecho que quedan después de todo el proceso de la digestión de los alimentos, constituyendo las heces. El recto es la parte final del intestino grueso y tiene una longitud de 15 cm, y de aquí las heces fecales salen del cuerpo a través del ano.
Las columnas de Morgagni son pliegues longitudinales de la mucosa, que se unen entre sí para formar las válvulas anales, que ayudan al ano a dar sostén a la columna de excremento.
El epitelio nos presenta una transición, desde un epitelio prismático a un epitelio pluriestratificado no cornificado. Luego el epitelio se queratiniza. La lámina propia alberga glándulas anales a nivel de la unión rectoanal y glándulas circumanales a nivel del extremo distal del conducto anal. La capa muscular de la mucosa tiene una constitución proptotípica.
La submucosa alberga el plexo venoso hemorroidario interno y externo.
El esfínter anal interno corresponde a un engrosamiento de la capa circular interma de la capa muscular, por lo que está conformada por músculo liso. El esfínter anal externo está formado por músculos del suelo de la pelvis, y corresponde a músculo esquelético voluntario.
Cuando el recto está lleno, la presión intrarrectal empuja a las paredes del canal anal, el recto se acorta y las ondas peristálticas propulsan las heces hacia el ano. Los esfínteres interno y externo se abren por los músculos del suelo pélvico, permitiendo la salida de los excrementos al exterior.
El ano es un simple orificio que se halla en el extremo terminal (inferior) del tubo digestivo, de la misma manera en que la cavidad oral (boca) es el orificio del extremo inicial (superior).
Está constituido por músculo esfínter voluntario (esfínter externo del ano), recubierto de mucosa, y se trata de una abertura a través de la cual los materiales de desecho de la digestión (heces) salen del cuerpo.
Al orificio anal se le añade por arriba la parte más inferior del recto que precede, y por abajo, la zona cutánea que lo continúa y que lo rodea. Así, en los seres humanos, el ano se convierte en un conducto de unos 15 a 20 milímetros de longitud (canal anal) a través de cual discurren las heces durante la defecación.
El ano se encuentra relacionado, por los lados, con el músculo esfínter externo, con las fosas isquiorrectales y con los elevadores del ano, por detrás con el rafe anococcígeo y con los fascículos musculares que en él se insertan y por delante con la uretra (en el hombre) o con la vagina (en la mujer).
 Hay divergencia de opiniones entre los anatomistas respecto a cuáles son los límites anatómicos del ano, pero en general se consideran los siguientes:
Hay divergencia de opiniones entre los anatomistas respecto a cuáles son los límites anatómicos del ano, pero en general se consideran los siguientes:
Es imprescindible, sin embargo, usar lubricantes, ya que la zona no posee producción propia, como sí ocurre en la vulva. Es necesario usar una técnica de dilatación progresiva para ir logrando una dilatación cómoda del esfinter antes de penetrarlo.
El contacto entre las mucosas ano-pene es intenso y requiere de preservativo; de lo contrario, no se considera sexo seguro, sobre todo por la posibilidad de la transmisión de infecciones de transmisión sexual (el VIH-SIDA, principalmente). El sexo anal es una práctica habitual en los hombres que tienen relaciones sexuales con hombres (véase homosexualidad y heterosexualidad), pero no siempre se practica.
Enfermedades del ano
Estructura del recto
La histología del recto es similar a la del colon, salvo que presenta criptas de Lieberkuhn más profundas pero que se presentan en menor cantidad.Las columnas de Morgagni son pliegues longitudinales de la mucosa, que se unen entre sí para formar las válvulas anales, que ayudan al ano a dar sostén a la columna de excremento.
El epitelio nos presenta una transición, desde un epitelio prismático a un epitelio pluriestratificado no cornificado. Luego el epitelio se queratiniza. La lámina propia alberga glándulas anales a nivel de la unión rectoanal y glándulas circumanales a nivel del extremo distal del conducto anal. La capa muscular de la mucosa tiene una constitución proptotípica.
La submucosa alberga el plexo venoso hemorroidario interno y externo.
El esfínter anal interno corresponde a un engrosamiento de la capa circular interma de la capa muscular, por lo que está conformada por músculo liso. El esfínter anal externo está formado por músculos del suelo de la pelvis, y corresponde a músculo esquelético voluntario.
Fisiología del recto
El recto es uno de los órganos más importantes en la defecación humana. La ampolla rectal sirve como almacenamiento temporal de las heces, debido a que las paredes rectales se distienden cuando se acumulan los excrementos en su interior. Los receptores de estiramiento del sistema nervioso vegetativo, situado en las paredes rectales, estimulan el deseo defecatorio. Si no se culmina la defecación, se inhibe el reflejo defecatorio, y las heces siguen acumulándose y continúa la absorción de agua por el recto, lo que provoca un endurecimiento de las heces y un estreñimiento.Cuando el recto está lleno, la presión intrarrectal empuja a las paredes del canal anal, el recto se acorta y las ondas peristálticas propulsan las heces hacia el ano. Los esfínteres interno y externo se abren por los músculos del suelo pélvico, permitiendo la salida de los excrementos al exterior.
Procedimientos médicos rectales
- Tacto rectal: es parte de la exploración física médica, para el diagnóstico de determinadas enfermedades como el cáncer de recto.
- Medicación endorectal: es la introducción de medicamentos en forma de supositorios o enemas en el recto.
- Electroeyaculación: es una forma artificial de producir la eyaculación para el tratamiento de la aneyaculación.
- Temperatura rectal: es más precisa y cercana a la temperatura del interior del cuerpo, superior a la de la superficie corporal como en las axilas. No se recomienda su medición con termómetro de mercurio, debido al riesgo de rotura y de intoxicación por mercurio. Se debe realizar con termómetros digitales que dispongan de un aplicador lo suficientemente alargado para su introducción rectal.
- Rectoscopia o proptoscopia: es la introducción de un endoscopio por el ano, para visualizar el interior del recto.
Recto y estímulos sexuales
Debido a la proximidad de la pared anterior del recto con la vagina en las mujeres o a la próstata en los varones, y a los nervios compartidos entre el aparato urogenital y el aparato digestivo, el estímulo rectal puede originar un deseo sexual tanto en mujeres como en hombres. Entre los comportamientos sexuales humanos, las caricias anales o la penetración anal puede formar parte de los juegos sexuales tanto en relaciones homosexuales como heterosexuales.Ano
Diagrama del ano y el recto.
Está constituido por músculo esfínter voluntario (esfínter externo del ano), recubierto de mucosa, y se trata de una abertura a través de la cual los materiales de desecho de la digestión (heces) salen del cuerpo.
Al orificio anal se le añade por arriba la parte más inferior del recto que precede, y por abajo, la zona cutánea que lo continúa y que lo rodea. Así, en los seres humanos, el ano se convierte en un conducto de unos 15 a 20 milímetros de longitud (canal anal) a través de cual discurren las heces durante la defecación.
Localización y relaciones anatómicas del ano
El ano está situado en la línea media del cuerpo, un poco por detrás de la línea biisquiática. Se abre en el vértice posterior del periné (o perineo), un poco por delante del cóccix (o cóxis) y en el fondo del surco longitudinal que separa las dos nalgas. El ano es más anterior y un poco más superficial en la mujer que en el hombre.El ano se encuentra relacionado, por los lados, con el músculo esfínter externo, con las fosas isquiorrectales y con los elevadores del ano, por detrás con el rafe anococcígeo y con los fascículos musculares que en él se insertan y por delante con la uretra (en el hombre) o con la vagina (en la mujer).
Límites del ano

Ano de una mujer madre, en el que se aprecia la cicatriz del corte entre la vagina y el ano (episiotomía), que puede realizarse durante el parto para ayudar a la salida del bebé por la vagina.
- Por arriba, el límite es una línea circular, la línea anorrectal, línea dentada o línea pectínea, irregularmente sinuosa, que pasa por el borde de las válvulas semilunares del recto. En esta línea se separa el recto de la piel, el endodermo del ectodermo.
- Por debajo, en el periné, el ano está limitado por la línea anoperineal, difícil de delimitar, a partir de la cual surge el vello del periné. La zona de periné que rodea a la línea anoperineal se llama margen anal.
Conformación del ano
El ano por fuera tiene forma circular cuando está dilatado, cuando pasan las heces o se introduce un objeto. En reposo tiene forma de hendidura anteroposterior de la que parten de forma radiada cierto número de pliegues, los pliegues radiados del ano, que son pronunciados con la contracción del ano y que se borran completamente cuando se dilata el orificio. La piel que rodea al orificio anal se llama margen del ano, y es un tipo de piel más delgada, más colorada, constantemente húmeda y sin vello. Los pelos aparecen a partir de la línea anoperineal y suelen estar más desarrollados en el hombre que en la mujer.Constitución anatómica de ano
El conducto anal está formado por un aparato muscular y por piel modificada.- Aparato muscular: formado por fibras lisas circulares dispuestas por fuera de la mucosa y que forman el esfínter interno del ano, por fibras musculares estriadas circulares que forman el esfínter externo del ano. Otros músculos relacionados con el ano son: el músculo retractor del ano, el músculo rectouretral y el músculo elevador del ano.
- Revestimiento cutáneo: cubierto por piel modificada, más delgada, menos rica en papilas y que carece por completo de pelos y de glándulas. El canal anal está recubierto por un epitelio escamoso no queratinizado. Por encima del límite superior del canal anal (línea pectínea) existe una zona de transición en el recto de unos 6 a 12 mm, en la que el epitelio escamoso pasa a ser epitelio cilíndrico columnar de una forma progresiva.
Vasos y nervios del ano
La circulación y la inervación del ano se confunden con la del recto y con las del periné, proporcionadas principalmente por los nervios anales inferiores y por otras ramas del nervio pudendo, como ciertas fibras del nervio perineal. Las arterias del ano proceden en su mayoría de la arteria hemorroidal inferior, rama de la arteria pudenda interna. Los vasos linfáticos desembocan tanto en los ganglios hipogástricos como en los ilíacos externos y en los ganglios linfáticos inguinales.Uso sexual
Es frecuente en las relaciones sexuales usar el ano femenino o el masculino como órgano de placer (sexo anal), pues en ocasiones no es deseable la penetración vaginal (por temor al embarazo o porque la menstruación resulte dolorosa) o simplemente como otra vía de placer.Es imprescindible, sin embargo, usar lubricantes, ya que la zona no posee producción propia, como sí ocurre en la vulva. Es necesario usar una técnica de dilatación progresiva para ir logrando una dilatación cómoda del esfinter antes de penetrarlo.
El contacto entre las mucosas ano-pene es intenso y requiere de preservativo; de lo contrario, no se considera sexo seguro, sobre todo por la posibilidad de la transmisión de infecciones de transmisión sexual (el VIH-SIDA, principalmente). El sexo anal es una práctica habitual en los hombres que tienen relaciones sexuales con hombres (véase homosexualidad y heterosexualidad), pero no siempre se practica.
] Infecciones de transmisión sexual (ITS)
Por otra parte, el sexo anal es una práctica relacionada con la infección tanto del virus de la inmunodeficiencia humana (véase sida) como de otras muchas infecciones de transmisión sexual (ITS, antes llamadas enfermedades de transmisión sexual o ETS) y otras infecciones virales, como el virus del papiloma humano (VPH), todos los tipos de hepatitis (a excepción de la hepatitis A), los herpes genitales y otras de origen bacteriano, como la gonorrea y la sífilis, incluso en caso de que no haya eyaculación. Todo esto se debe a la gran frecuencia con que se producen heridas y microheridas en esta zona del cuerpo durante la penetración, al no ser un órgano diseñado específicamente para ello.Epidemiología
El ano es la vía de eliminación de varias formas de microorganismos parasitarios, bacterianos y virales, un factor de gran importancia epidemiológica en el entendimiento de la transmisión de enfermedades. Algunas de las más importantes son la poliomielitis, la teniasis, la ascariasis y elEnfermedades del ano
- Ano imperforado
- Condiloma
- Oxiuriasis
- Hemorroides
Enlaces externos
 Wikimedia Commons alberga contenido multimedia sobre Ano. Commons
Wikimedia Commons alberga contenido multimedia sobre Ano. Commons Wikcionario tiene definiciones para ano.
Wikcionario tiene definiciones para ano.